大肠分为盲肠、升结肠、横结肠、降结肠、乙状结肠和直肠,如果大肠里长息肉,很多人可能根本没有感觉,也有一些人会有大便变细、便血等症状。
1、形成和暂时储存粪便
(通过吸收食物残渣中的水和电解质完成)
2、为人体提供短链脂肪酸和维生素。
(主要通过肠道菌群完成)
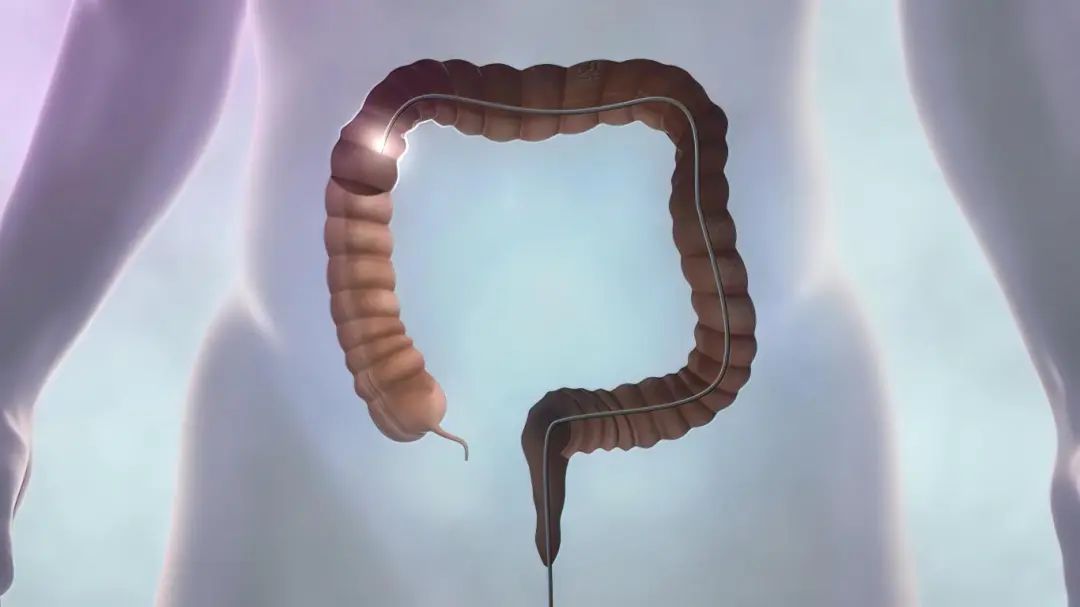
肠息肉,是指肠道黏膜表面突出到肠腔内的隆起状病变。它并非一个具体的病理诊断,而是一类疾病的总称,包括腺瘤性息肉、增生性息肉、炎性息肉等多种类型。这些息肉大小不一,形态各异,有的可能只是微小突起,有的则可能较大,甚至引起明显的临床症状。
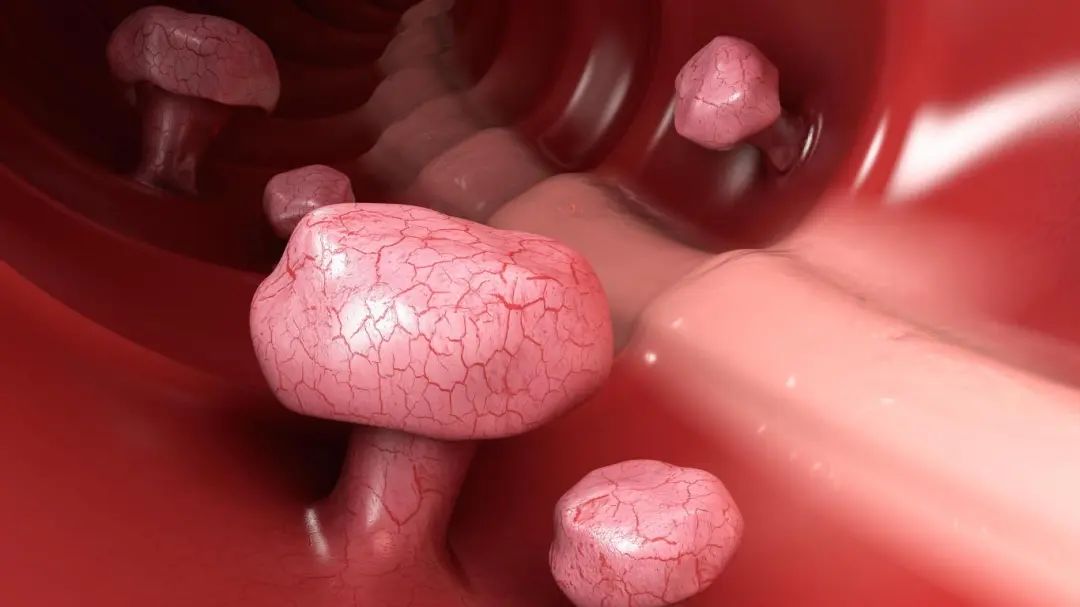

一般来说,小于 0.5 厘米的非腺瘤性息肉可以随访观察,其他情况下都更建议切。而且,肠镜检查发现息肉后,光靠看是无法 100% 肯定息肉是不是腺瘤性,会不会有癌变的风险,需要切下来进行病理检查才能最终确认。
别一听到割息肉就觉得是个大手术,目前绝大部分的息肉都可以在肠镜下切除,和做肠镜没什么区别,只有息肉特别大或者有特殊情况时,才会考虑外科手术。

-
慢性炎症:慢性溃疡性结肠炎、克罗恩病等肠道炎症性疾病的长期刺激,会导致肠道黏膜受损,进而引发息肉的生成。
-
遗传因素:约10%的肠息肉患者伴有家族遗传性疾病,特别是家族性腺瘤性息肉病,具有高度的遗传性。
-
饮食因素:长期摄入高脂肪、高蛋白、低纤维素的食物,会增加肠道负担,影响肠道蠕动,从而诱发息肉的形成。
-
生活习惯:吸烟、饮酒、缺乏运动等不良生活习惯,也可能增加肠息肉的发病风险。
肠息肉的临床表现因个体差异而异,多数患者可能并无明显症状,仅在体检或肠镜检查时偶然发现。然而,当息肉较大或数量较多时,患者可能会出现以下症状:
-
排便异常:如腹泻与便秘交替出现,或伴有大量黏液便。
-
出血:直肠或乙状结肠的息肉病变时,易出现间断性便血,长期持续可能导致贫血。
-
腹部不适:息肉体积较大时,可能引起腹部绞痛或隐痛。
-
贫血:长期失血的患者可能伴有面色苍白、营养不良等贫血症状。
息肉的病理学类型包括肿瘤性和非肿瘤性病变。
炎症性息肉、增生性息肉、错构瘤性息肉等,一般不会癌变,称为非肿瘤性。炎症性息肉在炎症治愈后可自行消失。
值得注意的是,即使是非肿瘤性息肉,只要体积够大,也有恶变倾向。
中医认为,肠息肉的形成与体内湿热、气滞血瘀、脾虚湿阻等病理状态密切相关。因此,中医治疗肠息肉强调整体调理,通过辨证施治,采用清热解毒、活血化瘀、健脾祛湿等方法,改善体内环境,减少息肉复发的风险。
预防肠息肉方面,首先要管住嘴、迈开腿。
此外,积极治疗相关疾病、减肥、有家族史者及早进行筛查等,就能有效预防。
更为重要的是,虽然肠息肉会癌变,但是阻断其进程却非常简单,那就是做肠镜。
发现息肉就干掉它,使它根本没机会变坏!
我国的指南建议是50岁无症状做第一次肠镜,事实上,一线医生更建议40岁就要开始检查,起码一次肠镜可以保你5~10年无虞。
有家族史者更要提前!
总之,为了预防结肠癌的发生,目前提倡早预防、早检查、早治疗,及时行肠镜检查,就能阻断结肠息肉转化为结肠癌。









